Isoniazid (Isoniazida)

Dosis
Isoniazid 300 mg
| Cantidad | Precio por comprimido | Precio total | |
|---|---|---|---|
| 90 | €0,43 | €38,28 | |
| 120 | €0,39 | €46,78 | |
| 180 | €0,35 | €63,80 | |
| 270 | €0,33 | €90,16 | |
| 360 | €0,32 | €115,68 |
Pago y envío
Tu pedido se prepara con cuidado y se envía en un plazo de 24 horas. Así es como suele ser el paquete.
Tiene el tamaño de una carta personal normal (24x11x0,7 cm), sin ninguna indicación sobre su contenido.



| Método de envío | Plazo de entrega |
|---|---|
| Exprés Gratis desde €300,00 | Entrega estimada en España: 4-7 días |
| Estándar Gratis desde €200,00 | Entrega estimada en España: 14-21 días |









Cupones de descuento
- Día de Año Nuevo - 1 de enero de 2026 9% ANONUEVO9
- Día de Reyes - 6 de enero de 2026 10% REYES10
- Día del Trabajo - 1 de mayo de 2026 6% TRABAJO6
- Asunción - 15 de agosto de 2026 6% ASUNCION6
- Fiesta Nacional de España - 12 de octubre de 2026 7% NACIONAL7
- Día de Todos los Santos - 1 de noviembre de 2026 6% SANTOS6
- Día de la Constitución - 6 de diciembre de 2026 7% CONSTITUCION7
- La Inmaculada Concepción - 8 de diciembre de 2026 6% INMACULADA6
- Nochebuena - 24 de diciembre de 2026 9% NOCHEBUENA9
- Navidad - 25 de diciembre de 2026 10% NAVIDAD10
- Nochevieja - 31 de diciembre de 2026 8% NOCHEVIEJA8
Nombres de marca
| País | Nombres de marca |
|---|---|
 Alemania Alemania | Dipasic Gluronazid Isozid Isozid comp N Tb-Phlogin cum B6 tebesium tebesium-s |
 Argentina Argentina | Isoniac |
 Austria Austria | INH Agepha |
 Bulgaria Bulgaria | Isonid Rimicid |
 Bélgica Bélgica | Nicotibine Rimifon |
 Canadá Canadá | Isotamine |
 Egipto Egipto | Isocid forte |
 Eslovenia Eslovenia | INH Agepha |
 España España | Anidrasona Cemidon Cemidon B6 Dipasic Hidrastol Pyreazid Rimifon |
 Estados Unidos Estados Unidos | Laniazid Nydrazid |
 Filipinas Filipinas | Isonid |
 Finlandia Finlandia | Tubilysin |
 Francia Francia | Rimifon |
 Grecia Grecia | Dianicotyl Isozid Nicozid |
 Hong Kong Hong Kong | Trisofort |
 Hungría Hungría | Isonicid |
 India India | Isokin Isonex Rifacom E-Z |
 Islandia Islandia | Tibinide |
 Israel Israel | Inazid |
 Italia Italia | Cin Nicazide Nicizina Nicozid |
 Japón Japón | Hydra Hydrazide |
 México México | Dipasic Erbazid Hidrasix Pas Hain Valifol |
 Pakistán Pakistán | Aceta Amsozide Isonex Forte |
 Portugal Portugal | Hidrazida |
 Reino Unido Reino Unido | Inapsade Rimifon |
 República Checa República Checa | Nidrazid |
 Rumania Rumania | Bitub |
 Suecia Suecia | Tibinide |
 Suiza Suiza | Rimifon |
 Taiwán Taiwán | Duracrin I.N.A.H. Iscotin |
 Turquía Turquía | I.N.H. |
Descripción
La isoniazida es un medicamento antituberculoso de primera línea que se utiliza para tratar la tuberculosis activa, en combinación con otros fármacos, y para prevenir que la infección tuberculosa latente evolucione a enfermedad activa. Como la dosis adecuada y el seguimiento son importantes, especialmente por el riesgo hepático, este medicamento debe usarse solo según prescripción médica y siguiendo las indicaciones de su médico.

Usos
Tuberculosis activa
La isoniazida se utiliza junto con otros fármacos antituberculosos para tratar la tuberculosis clínica.
En España, el tratamiento de la tuberculosis pulmonar con cultivo positivo suele seguir las recomendaciones clínicas españolas y europeas, que respaldan varios regímenes estándar con varios fármacos. Estos tratamientos duran como mínimo 6 meses (26 semanas) y constan de una fase intensiva inicial de 2 meses y una fase de continuación, normalmente de 4 o 7 meses. La isoniazida se considera un antituberculoso de primera línea para tratar todas las formas de tuberculosis causadas por Mycobacterium tuberculosis conocido o presuntamente sensible al fármaco.
En España, la isoniazida puede estar disponible como fármaco único o como parte de combinaciones fijas antituberculosas, según las autorizaciones de comercialización locales y el suministro hospitalario. Aunque para tratar la tuberculosis se prefiere la isoniazida por vía oral, también puede administrarse por vía intramuscular al inicio del tratamiento o en retratamientos cuando no es posible la vía oral.
Infección tuberculosa latente
La isoniazida suele utilizarse sola para tratar la infección tuberculosa latente y reducir el riesgo de que aparezca tuberculosis clínica. Antes se usaban términos como "terapia preventiva" o "quimioprofilaxis" para describir un tratamiento sencillo, por ejemplo la monoterapia con isoniazida, destinado a evitar el desarrollo de tuberculosis activa en personas con infección por M. tuberculosis conocida o probable. Sin embargo, como este tipo de tratamiento rara vez supone una verdadera prevención primaria, es decir, evitar la infección en personas expuestas a tuberculosis infecciosa, en la práctica clínica actual se prefiere el término "tratamiento de la infección tuberculosa latente", porque describe mejor la intervención y facilita una aplicación más clara de esta estrategia de control de la tuberculosis.
Entre las personas con riesgo de desarrollar tuberculosis se incluyen tanto las infectadas recientemente por M. tuberculosis como aquellas con enfermedades o situaciones clínicas que aumentan el riesgo de que la infección tuberculosa latente progrese a enfermedad activa. La probabilidad de que una prueba de tuberculina positiva represente una infección real por M. tuberculosis depende, en parte, de la prevalencia de la infección en la población evaluada. En España, como en otros entornos de baja incidencia, la prueba cutánea de la tuberculina tiene un valor predictivo positivo menor en personas sin exposición conocida o probable a M. tuberculosis. Para priorizar los recursos en la identificación de personas en riesgo y reducir al mínimo los falsos positivos, la prueba de tuberculina suele dirigirse a grupos de alto riesgo y desaconsejarse en personas de bajo riesgo. Las reacciones tuberculínicas positivas, es decir, significativas, suelen definirse con 3 puntos de corte basados en la sensibilidad, la especificidad y la prevalencia de tuberculosis en distintos grupos: 5 mm o más de induración para personas con mayor riesgo de desarrollar tuberculosis clínica, 10 mm o más para quienes tienen más probabilidad de estar infectados o presentan condiciones clínicas que favorecen la progresión a tuberculosis activa, y 15 mm o más para personas de bajo riesgo en las que la prueba, por lo general, no está indicada.
Grupos clave para la prueba de tuberculina y el tratamiento
- Personas con infección por VIH
- Quienes presenten una induración de 5 mm o más deben recibir tratamiento para la infección tuberculosa latente, salvo contraindicación.
- Se recomienda tratamiento preventivo incluso con una prueba de tuberculina negativa si ha habido exposición conocida a tuberculosis activa.
- La terapia con isoniazida puede ser beneficiosa en niños con tuberculina negativa nacidos de madres con infección por VIH.
- Contactos estrechos de pacientes con tuberculosis
- Los contactos con una reacción significativa (≥5 mm) deben recibir tratamiento para la infección tuberculosa latente, con independencia de la edad.
- Los niños menores de 5 años deben tratarse independientemente del resultado de la prueba, por su mayor susceptibilidad a la enfermedad.
- Personas inmunodeprimidas
- Quienes reciben tratamiento prolongado con corticoides o han sido sometidos a un trasplante deben tratarse si presentan una reacción tuberculínica significativa.
- Las personas inmunodeprimidas que son contactos de casos activos también deben recibir tratamiento.
- Personas con antecedentes de tuberculosis
- Quienes hayan tenido una tuberculosis curada pero no tratada deberían recibir tratamiento para la infección tuberculosa latente, sin importar la edad.
- Grupos de población de alto riesgo
- Los inmigrantes recientes de países con alta prevalencia, las personas que viven en centros sociosanitarios de larga estancia y el personal sanitario expuesto a pacientes con tuberculosis deben considerarse para tratamiento si presentan reacciones tuberculínicas significativas.
- Niños y adolescentes
- Los lactantes y niños expuestos a adultos de alto riesgo deben tratarse si presentan una reacción tuberculínica significativa.
Consideraciones sobre las pruebas y el tratamiento
- No se recomienda hacer pruebas rutinarias en poblaciones de bajo riesgo, aunque podría valorarse el tratamiento si aparecen reacciones significativas.
- Antes de iniciar el tratamiento con isoniazida, los pacientes deben ser evaluados para descartar tuberculosis activa y enfermedad hepática, y confirmar que no existen contraindicaciones.
Este enfoque simplificado ayuda a que las poblaciones vulnerables reciban la evaluación y el tratamiento adecuados para evitar que la tuberculosis latente progrese a enfermedad activa.
Monoterapia con isoniazida
La monoterapia con isoniazida se recomienda para tratar la infección tuberculosa latente en adultos con infección por VIH y en adultos sin VIH, con un régimen preferente de 9 meses administrado a diario o dos veces por semana. En lactantes y niños se recomienda un régimen similar de 9 meses, aunque algunos expertos sugieren ampliarlo a 12 meses en niños con infección por VIH. Aunque el régimen de 9 meses es el óptimo, en adultos sin VIH puede utilizarse un régimen de 6 meses, que ofrece una protección considerable y posiblemente con menor coste. Sin embargo, no se recomienda en niños ni en personas con antecedentes de tuberculosis. Los estudios indican que los regímenes de menos de 6 meses son ineficaces, y un estudio amplio confirmó que un tratamiento de 6 meses es más eficaz que las opciones más cortas. La guía clínica también insiste en la importancia de la adherencia y recomienda al menos 270 dosis para el régimen de 9 meses y 180 dosis para el de 6 meses. La pauta intermitente debe administrarse bajo observación directa para asegurar la adherencia. Si el tratamiento se interrumpe durante más de dos meses, debe realizarse una valoración médica antes de reanudarlo.
Regímenes alternativos
Aunque la monoterapia con isoniazida suele ser el tratamiento de elección para la infección tuberculosa latente, puede utilizarse como alternativa un régimen de rifampicina en monoterapia diaria durante 4 meses, tanto en pacientes con VIH como sin VIH, especialmente cuando no puede usarse isoniazida por resistencia o intolerancia.
Los datos disponibles son limitados, pero sugieren que un régimen corto, por ejemplo de 2 meses, con rifampicina y pirazinamida administradas a diario puede ser eficaz para tratar la infección tuberculosa latente en pacientes con infección por VIH, y la guía disponible indica que no se espera una eficacia diferente en pacientes sin VIH. Sin embargo, se ha notificado hepatotoxicidad, incluidos algunos fallecimientos, en pacientes tratados con regímenes de rifampicina y pirazinamida para infección tuberculosa latente. Por ello, aunque los regímenes con varios fármacos que contienen estos medicamentos siguen recomendándose para la tuberculosis activa, la guía actual suele indicar que no deben ofrecerse pautas que incluyan ambos para tratar la infección tuberculosa latente en personas con o sin infección por VIH.
Personas con infección por VIH
Al elegir el tratamiento adecuado para la infección tuberculosa latente en personas con VIH, deben tenerse en cuenta varios factores: la probabilidad de que el microorganismo causante sea sensible a la isoniazida, ya que es el fármaco de elección frente a M. tuberculosis sensible a este medicamento; el riesgo de interacciones entre rifampicina y los inhibidores de la proteasa o los inhibidores no nucleósidos de la transcriptasa inversa (INNTR); y la posibilidad de lesión hepática grave con los regímenes que contienen pirazinamida. Si el microorganismo es resistente tanto a isoniazida como a rifampicina, la elección del tratamiento requiere consultar con las autoridades de salud pública.
Las recomendaciones para tratar la infección tuberculosa latente en adultos con infección por VIH suelen ser parecidas a las de los adultos sin VIH. Sin embargo, el régimen de 6 meses de monoterapia con isoniazida normalmente no se recomienda, y puede ser necesario utilizar rifabutina en monoterapia en lugar de rifampicina si existen dudas por posibles interacciones con los antirretrovirales. La guía clínica suele respaldar que los adultos y adolescentes con infección por VIH e infección latente por M. tuberculosis reciban un régimen de 9 meses de isoniazida a diario o dos veces por semana; un régimen de 4 meses de rifampicina o rifabutina a diario; o un régimen de 2 a 3 meses de rifampicina y pirazinamida a diario, aunque este último ya no se recomienda en la mayoría de los pacientes.
En lactantes y niños con infección por VIH, los regímenes recomendados para tratar la infección tuberculosa latente son de 9 a 12 meses con isoniazida administrada a diario o dos veces por semana, o un régimen de 4 a 6 meses de rifampicina administrada a diario.
Mujeres embarazadas
En mujeres embarazadas con riesgo de que la infección tuberculosa latente progrese a enfermedad activa, especialmente si tienen infección por VIH o se han infectado recientemente, la guía clínica indica que el tratamiento no debe retrasarse ni suspenderse solo por el embarazo, ni siquiera durante el primer trimestre. En mujeres con menor riesgo de enfermedad activa, algunos expertos recomiendan posponer el tratamiento hasta después del parto. Las pacientes con infección por VIH o con signos radiográficos de tuberculosis previa deben recibir 9 meses de tratamiento con isoniazida en lugar de 6. Algunos expertos utilizarían rifampicina y pirazinamida como régimen alternativo en embarazadas con infección por VIH, aunque la pirazinamida debe evitarse durante el primer trimestre. En mujeres embarazadas sin infección por VIH se recomienda un régimen de isoniazida administrada a diario o dos veces por semana durante 9 o 6 meses.
Infección tuberculosa latente resistente
En personas con probable infección por M. tuberculosis resistente tanto a isoniazida como a rifampicina y con alto riesgo de tuberculosis, la guía de expertos respalda regímenes con pirazinamida y etambutol o con pirazinamida y un antiinfeccioso quinolónico, por ejemplo levofloxacino u ofloxacino, durante 6-12 meses si los microorganismos del caso índice son sensibles a estos fármacos. Los contactos inmunocompetentes pueden manejarse con observación o con tratamiento mediante estos regímenes durante 6 meses; las personas inmunodeprimidas, incluidos los pacientes con VIH, deben tratarse durante 12 meses. Antes de elegir un régimen para tratar infecciones potencialmente multirresistentes, los médicos deben revisar el patrón de sensibilidad a los fármacos de la cepa de M. tuberculosis aislada del paciente fuente. En personas con probable infección por microorganismos resistentes a isoniazida y rifampicina, la elección del tratamiento para la infección latente requiere consulta con expertos. Antes de iniciar el tratamiento de la infección tuberculosa latente en pacientes con sospecha de tuberculosis multirresistente, es necesario descartar cuidadosamente la enfermedad activa.
En niños con probable infección por un caso índice con tuberculosis resistente a isoniazida, el tratamiento debe guiarse por los resultados de las pruebas de sensibilidad en cuanto estén disponibles. Mientras se esperan esos resultados, se aconseja consultar con un especialista antes de valorar el uso conjunto de rifampicina e isoniazida. Si se confirma que el caso índice elimina microorganismos completamente resistentes a isoniazida, debe suspenderse la isoniazida y administrarse rifampicina durante al menos seis meses. En España, las decisiones sobre el tratamiento de la infección tuberculosa latente en niños con M. tuberculosis resistente a isoniazida y/o rifampicina deben tomarse con la participación de especialistas.
Dosificación
Las dosis por vía oral e intramuscular de isoniazida son idénticas.
Tuberculosis activa
En el tratamiento de la tuberculosis clínica, la isoniazida no debe administrarse sola. El fármaco se considera un tratamiento de primera línea para todas las formas de tuberculosis. La terapia debe mantenerse el tiempo necesario para prevenir recaídas. La duración mínima recomendada actualmente para pacientes con tuberculosis pulmonar con cultivo positivo es de 6 meses (26 semanas), con regímenes que constan de una fase intensiva inicial de 2 meses y una fase de continuación, habitualmente de 4 o 7 meses. En la práctica clínica, la finalización del tratamiento se determina mejor por el número total de dosis que por la duración por sí sola.
Dosificación en adultos
La guía clínica suele recomendar que los adultos y los niños de 15 años o más reciban una dosis de isoniazida de 5 mg/kg, hasta un máximo de 300 mg, una vez al día cuando se usa junto con otros fármacos antituberculosos.
Cuando se utiliza un régimen intermitente con varios fármacos para tratar la tuberculosis, la guía clínica suele recomendar que los adultos y los niños de 15 años o más reciban isoniazida en una dosis de 15 mg/kg, hasta un máximo de 900 mg, una, dos o tres veces por semana.
Dosificación pediátrica
Los lactantes y los niños toleran dosis más altas de isoniazida que los adultos y pueden recibir 10-20 mg/kg una vez al día, según la gravedad de la enfermedad. La dosis máxima diaria recomendada por los fabricantes en niños es de 300-500 mg. La guía clínica suele recomendar que, cuando se use isoniazida en regímenes diarios con varios fármacos en pacientes pediátricos, se administre una dosis de 10-15 mg/kg al día, hasta un máximo de 300 mg. También se señala que el uso de dosis diarias superiores a 10 mg/kg de isoniazida junto con rifampicina puede aumentar la incidencia de hepatotoxicidad.
Cuando se utiliza un régimen intermitente con varios fármacos para tratar la tuberculosis en pacientes pediátricos, la guía clínica suele recomendar una dosis de isoniazida de 20-30 mg/kg, hasta un máximo de 900 mg, dos veces por semana.
Preparados en combinación fija
Cuando la isoniazida se administra como combinación fija que contiene isoniazida y rifampicina (Rifamate®) como parte de un régimen con varios fármacos para la tuberculosis pulmonar, la dosis habitual de Rifamate® en adultos es de 2 cápsulas (600 mg de rifampicina y 300 mg de isoniazida) una vez al día.
Aunque este preparado de combinación fija se formuló para regímenes diarios, la guía clínica indica que Rifamate® puede usarse en regímenes dos veces por semana siempre que se administre al mismo tiempo una dosis adicional de isoniazida.
Cuando se utiliza en un régimen intermitente con varios fármacos, estos expertos indican que pueden administrarse dos cápsulas de Rifamate® (600 mg de rifampicina y 300 mg de isoniazida) junto con 600 mg adicionales de isoniazida, 900 mg en total, dos veces por semana mediante terapia directamente observada (TDO).
El fabricante indica que Rifamate® no debe usarse en el tratamiento inicial de la tuberculosis, sino solo después de haber comprobado en el paciente la eficacia de las dosis de rifampicina e isoniazida contenidas en la combinación fija mediante el ajuste de los componentes por separado.
Cuando la isoniazida se administra como parte de la combinación fija que contiene isoniazida, rifampicina y pirazinamida (Rifater®) en la fase inicial, por ejemplo en los primeros 2 meses, del tratamiento con varios fármacos para la tuberculosis pulmonar, el fabricante indica que la dosis diaria única de Rifater® en adultos es de 4 comprimidos (480 mg de rifampicina, 200 mg de isoniazida, 1,2 g de pirazinamida) en pacientes que pesan 44 kg o menos, 5 comprimidos (600 mg de rifampicina, 250 mg de isoniazida y 1,5 g de pirazinamida) en quienes pesan 45-54 kg, y 6 comprimidos (720 mg de rifampicina, 300 mg de isoniazida y 1,8 g de pirazinamida) en pacientes de 55 kg o más. En personas con un peso superior a 90 kg puede ser necesario añadir más pirazinamida junto con la combinación fija para alcanzar una dosis adecuada de este fármaco.
La proporción de rifampicina, isoniazida y pirazinamida en Rifater® puede no ser adecuada para niños o adolescentes menores de 15 años, debido a las mayores dosis de isoniazida en mg/kg que habitualmente se administran en la infancia en comparación con los adultos.
Infección tuberculosa latente
La isoniazida suele ser el único fármaco antituberculoso que se administra durante un mínimo de seis meses para tratar la infección tuberculosa latente. Debe hacerse todo lo posible para asegurar la adherencia durante al menos seis meses, ya que los tratamientos más cortos parecen aportar poco beneficio. Si no es posible administrar el medicamento bajo observación directa, se recomienda una prueba puntual de orina para detectar metabolitos de isoniazida y valorar la adherencia.
La guía clínica actual suele recomendar un régimen diario de isoniazida durante 9 meses o, como alternativa, un régimen de isoniazida dos veces por semana durante 9 meses en adultos, independientemente de si tienen o no infección por VIH. Prolongar el tratamiento con isoniazida para la infección tuberculosa latente más de 12 meses no aporta un beneficio adicional. También se recomienda que en lactantes y niños con infección por VIH el tratamiento con isoniazida dure entre 9 y 12 meses.
La guía clínica indica que la finalización del tratamiento de la infección tuberculosa latente se determina con más precisión por el número total de dosis que por la duración por sí sola. El régimen diario de isoniazida de 9 meses debe consistir en al menos 270 dosis administradas dentro de 12 meses, permitiendo interrupciones en el régimen habitual de 9 meses, y el régimen diario de isoniazida de 6 meses debe consistir en al menos 180 dosis administradas dentro de 9 meses. Los regímenes de isoniazida administrada dos veces por semana deben consistir en al menos 76 dosis administradas dentro de 12 meses, para el régimen de 9 meses, o al menos 52 dosis dentro de 9 meses, para el régimen de 6 meses.
Administración
La isoniazida suele administrarse por vía oral. También puede administrarse por inyección IM cuando no sea posible el tratamiento por vía oral. La combinación fija de isoniazida y rifampicina (Rifamate®) y la combinación fija de isoniazida, rifampicina y pirazinamida (Rifater®) deben tomarse 1 hora antes o 2 horas después de las comidas; el fabricante indica que Rifater® debe administrarse con un vaso lleno de agua.
Las soluciones de isoniazida deben esterilizarse en autoclave.
Información importante sobre seguridad
Se deben hacer pruebas de función hepática de forma periódica en los pacientes que reciben isoniazida. Además, conviene preguntarles cada mes por signos y síntomas de enfermedad hepática e indicarles que informen a su médico si presentan cualquiera de los síntomas prodrómicos de hepatitis, como fatiga persistente, debilidad o fiebre durante más de 3 días, malestar general, náuseas, vómitos o falta de apetito sin causa clara. Si aparecen estos síntomas o signos sugestivos de daño hepático, la isoniazida debe suspenderse de inmediato, ya que continuar el tratamiento en estos casos puede provocar una lesión hepática más grave.
Algunos profesionales recomiendan interrumpir el tratamiento con isoniazida si las concentraciones séricas de aminotransferasas superan en más de 3-5 veces el límite superior de la normalidad o si el paciente desarrolla manifestaciones de hepatitis. Los pacientes que hayan presentado signos o síntomas de daño hepático durante el tratamiento con isoniazida, por lo general, deben recibir antituberculosos alternativos. Si es necesario reintroducir la isoniazida, solo debe reiniciarse cuando hayan desaparecido los síntomas hepáticos y se hayan normalizado las alteraciones analíticas. Debe retomarse con dosis muy pequeñas y aumentarlas gradualmente, y suspenderse inmediatamente ante cualquier indicio de recurrencia de afectación hepática.
En niños, la hepatitis durante el tratamiento con isoniazida se considera rara y, por lo general, no se recomienda controlar de forma rutinaria las concentraciones séricas de aminotransferasas. Sin embargo, en niños con tuberculosis grave, especialmente meningitis y enfermedad diseminada, debe vigilarse la función hepática aproximadamente una vez al mes durante los primeros meses de tratamiento.
También deben controlarse las pruebas de función hepática en pacientes con enfermedad hepática actual o reciente, en quienes reciben una dosis diaria alta de isoniazida (más de 10 mg/kg/día) en combinación con rifampicina y/o pirazinamida, en embarazadas o durante las 6 semanas posteriores al parto, en pacientes con evidencia clínica de hepatotoxicidad, en pacientes con enfermedad del tracto hepatobiliar por otras causas y en quienes reciben al mismo tiempo otros fármacos hepatotóxicos, especialmente anticonvulsivantes. En la mayoría de los demás pacientes, suelen ser suficientes evaluaciones clínicas mensuales durante 3 meses, seguidas de revisiones cada 1-3 meses para vigilar posibles manifestaciones de hepatitis u otros efectos secundarios del tratamiento.
La isoniazida debe usarse con precaución en personas que consumen alcohol a diario, personas que se inyectan drogas ilícitas, pacientes con enfermedad hepática crónica o insuficiencia renal grave, y en quienes tengan antecedentes de tratamientos previos suspendidos por efectos secundarios como cefalea, mareo o náuseas posiblemente, aunque no de forma concluyente, relacionados con el fármaco. En pacientes con insuficiencia renal grave pueden ser necesarios pequeños ajustes de dosis. Datos limitados procedentes de un análisis retrospectivo de muertes por hepatitis asociada a isoniazida sugieren que el riesgo de hepatitis mortal relacionada con el fármaco puede ser mayor en mujeres, en particular en mujeres negras e hispanas, y durante el periodo posparto.
Se deben realizar revisiones oftalmológicas periódicas a los pacientes que desarrollen síntomas visuales mientras reciben este medicamento. Los fabricantes recomiendan hacer exámenes oftalmológicos, incluida la oftalmoscopia, antes de iniciar el tratamiento con isoniazida y periódicamente durante el mismo, incluso aunque no haya síntomas visuales; sin embargo, algunos profesionales cuestionan la necesidad de esta precaución.
La isoniazida debe usarse con precaución en pacientes desnutridos o con predisposición a neuropatía, por ejemplo, personas con diabetes o con trastorno por consumo de alcohol, y por lo general debe administrarse junto con piridoxina. En pediatría, se recomienda el uso concomitante de piridoxina en niños y adolescentes con una ingesta anormalmente baja de leche y carne, en quienes presenten deficiencias nutricionales (incluidos todos los niños con VIH sintomático), en lactantes alimentados con leche materna y sus madres, y en mujeres embarazadas.
La isoniazida está contraindicada en pacientes con enfermedad hepática aguda o antecedentes de lesión hepática previa asociada a isoniazida. Aunque el tratamiento preventivo debe posponerse en estos pacientes, la guía clínica indica que la seropositividad para el antígeno de superficie de la hepatitis B no es una contraindicación para este tratamiento. La isoniazida también está contraindicada en pacientes con antecedentes de reacciones graves al fármaco, incluidas reacciones de hipersensibilidad importantes o fiebre medicamentosa, escalofríos y artritis.
Efectos secundarios
La isoniazida suele tolerarse bien en las dosis actualmente recomendadas. Aun así, los pacientes que son acetiladores lentos de isoniazida y aquellos con infección avanzada por VIH parecen presentar una mayor incidencia de algunos efectos secundarios. Además, las personas con malnutrición tienen más riesgo de neuritis periférica, uno de los efectos secundarios más frecuentes de la isoniazida. Otros efectos neurológicos incluyen reacciones psicóticas y convulsiones. Puede administrarse piridoxina para prevenir o tratar estos efectos secundarios. También se ha descrito neuritis óptica. Entre el 10 y el 20% de los pacientes presentan aumentos transitorios de las enzimas hepáticas durante los primeros meses de tratamiento, que por lo general vuelven a la normalidad aunque se continúe con la medicación. La hepatitis sintomática aparece aproximadamente en el 0,1 al 0,15% de los pacientes tratados con isoniazida en monoterapia, pero este riesgo puede aumentar con la edad, el consumo habitual de alcohol y la presencia de enfermedad hepática crónica. La influencia del estado acetilador no está clara.
La elevación de enzimas hepáticas junto con signos clínicos de hepatitis, como náuseas, vómitos o fatiga, puede indicar daño hepático; en estos casos, la isoniazida debe suspenderse hasta completar la evaluación y solo debe reintroducirse con precaución cuando la función hepática se haya recuperado. Se han notificado muertes por necrosis hepática debida a isoniazida.
Interacciones
El riesgo de hepatotoxicidad puede aumentar en pacientes que reciben isoniazida junto con una rifamicina u otros fármacos potencialmente hepatotóxicos, incluido el alcohol. La isoniazida puede inhibir el metabolismo hepático de varios fármacos y, en algunos casos, aumentar su toxicidad. Entre ellos están los antiepilépticos carbamazepina, etosuximida, primidona y fenitoína; las benzodiacepinas diazepam y triazolam; la clorzoxazona, la teofilina y el disulfiram. La isoniazida se ha asociado con un aumento de las concentraciones y con una potenciación de los efectos o de la toxicidad de clofazimina, cicloserina y warfarina.
Mecanismo de acción
La isoniazida puede ser bacteriostática o bactericida, según la concentración que se alcance en el lugar de la infección y la susceptibilidad del microorganismo causante.
Aunque el mecanismo exacto de acción de la isoniazida no se conoce por completo, se han propuesto varios mecanismos, entre ellos la interferencia con el metabolismo de proteínas bacterianas, ácidos nucleicos, carbohidratos y lípidos.
Una de las principales acciones del fármaco parece ser la inhibición de la síntesis de ácido micólico en bacterias susceptibles, lo que da lugar a la pérdida de la acidorresistencia y a la alteración de la pared celular bacteriana. La isoniazida solo es activa frente a bacterias susceptibles cuando están en fase de división celular. Estas bacterias pueden dividirse 1 o 2 veces antes de que se detenga la multiplicación. La isoniazida es un agente muy específico y solo actúa contra microorganismos del género Mycobacterium. Es activa in vitro e in vivo frente a M. tuberculosis, M. bovis y algunas cepas de M. kansasii.
Resistencia
Se ha demostrado resistencia natural y adquirida a la isoniazida in vitro e in vivo en cepas de M. tuberculosis. In vitro, la resistencia a la isoniazida se desarrolla de forma progresiva. El mecanismo de resistencia puede estar relacionado con la incapacidad del fármaco para penetrar en las bacterias resistentes o para ser captado por ellas.
Las cepas resistentes de bacterias inicialmente susceptibles se desarrollan rápidamente si la isoniazida se usa sola en el tratamiento de la tuberculosis activa; sin embargo, el desarrollo de resistencia no parece ser un problema importante cuando el fármaco se utiliza solo como tratamiento preventivo. Cuando la isoniazida se combina con otros agentes antituberculosos en el tratamiento de la tuberculosis activa, la aparición de cepas resistentes puede retrasarse o prevenirse.
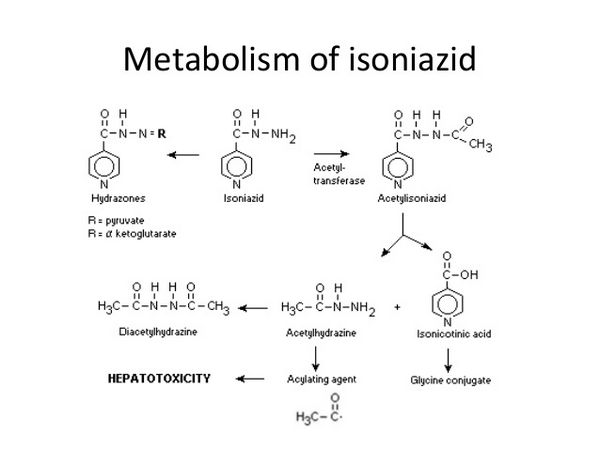
Farmacocinética
La isoniazida se absorbe fácilmente en el tracto gastrointestinal y tras la inyección intramuscular. Las concentraciones máximas de aproximadamente 3 a 7 microgramos/mL aparecen en sangre 1 a 2 horas después de una dosis oral de 300 mg en ayunas. La velocidad y el grado de absorción de la isoniazida disminuyen con los alimentos. No se considera que la isoniazida se una de forma significativa a las proteínas plasmáticas y se distribuye por todos los tejidos y líquidos corporales, incluido el líquido cefalorraquídeo (LCR). Aparece en la sangre fetal si se administra durante el embarazo y también pasa a la leche materna. La vida media plasmática de la isoniazida varía aproximadamente entre 1 y 6 horas, y es más corta en los acetiladores rápidos. La principal vía metabólica es la acetilación de la isoniazida a acetilisoniazida por la N-acetiltransferasa presente en el hígado y el intestino delgado. En pacientes con función renal normal, más del 75% de la dosis se elimina en la orina en 24 horas, principalmente en forma de metabolitos. Pequeñas cantidades también se excretan en las heces. La isoniazida se elimina mediante hemodiálisis.
Distribución
Se han detectado concentraciones terapéuticas de isoniazida en el LCR y en el líquido sinovial varias horas después de una dosis oral. La difusión a la saliva es buena, y se ha sugerido que las concentraciones salivales podrían utilizarse en lugar de las séricas en estudios farmacocinéticos.
Pacientes infectados por VIH
Puede producirse malabsorción de isoniazida y de otros fármacos antituberculosos en pacientes con infección por VIH y tuberculosis, lo que podría contribuir a la resistencia adquirida a estos medicamentos y reducir la eficacia del tratamiento antituberculoso.
Embarazo
La isoniazida atraviesa la placenta, y se han notificado concentraciones fetales medias del 61,5 y 72,8% con respecto a la concentración sérica o plasmática materna. La vida media de la isoniazida puede prolongarse en neonatos.
Almacenamiento
Las preparaciones de isoniazida deben protegerse de la luz, el aire y el calor excesivo. Los comprimidos de isoniazida deben conservarse en envases bien cerrados y resistentes a la luz, a una temperatura inferior a 40°C, preferiblemente entre 15-30°C. Los comprimidos con la combinación fija de rifampicina, isoniazida y pirazinamida (Rifater®) deben protegerse del exceso de humedad y almacenarse a 15-30°C. La inyección de isoniazida debe protegerse de la luz y conservarse a una temperatura inferior a 40°C, preferiblemente entre 15-30°C; debe evitarse la congelación. A bajas temperaturas, la isoniazida en solución tiende a cristalizar, y la inyección debe calentarse hasta temperatura ambiente para redisolver los cristales antes de su uso.
Intoxicación
La intoxicación por isoniazida ha causado náuseas, vómitos, mareo, alteración del habla, visión borrosa y alucinaciones visuales, incluidos colores brillantes y dibujos extraños. Los síntomas suelen aparecer entre 30 minutos y 3 horas después de ingerir el fármaco. Tras una sobredosis importante, se han producido dificultad respiratoria y depresión del SNC, que progresa rápidamente de estupor a coma, convulsiones graves intratables, acidosis metabólica, acetonuria e hiperglucemia. Si no se trata o el tratamiento es insuficiente, la sobredosis de isoniazida puede ser mortal.
Tratamiento de la sobredosis
En el manejo de la sobredosis de isoniazida, debe asegurarse de inmediato la vía aérea y un intercambio respiratorio adecuado. Las convulsiones pueden controlarse con la administración IV de diazepam o barbitúricos de acción corta y una dosis de clorhidrato de piridoxina igual a la cantidad de isoniazida ingerida. Por lo general, se administran 1-4 g de clorhidrato de piridoxina IV, seguidos de 1 g IM cada 30 minutos hasta completar la dosis total. Si las convulsiones están controladas y la sobredosis es reciente, dentro de las 2-3 horas, debe vaciarse el estómago mediante lavado gástrico.
Se deben realizar determinaciones de gases en sangre, electrolitos séricos, glucosa y nitrógeno ureico en sangre. Debe hacerse tipaje y prueba cruzada de sangre en caso de que sea necesaria la hemodiálisis. Debe administrarse bicarbonato sódico IV para controlar la acidosis metabólica y repetir la dosis según sea necesario; esta debe ajustarse en función de los resultados de laboratorio.