Manejo de la tiña corporal
Definición de la tiña corporis
El término tinea corporis se utiliza para referirse a las infecciones por dermatofitos del tronco, las piernas y los brazos, excluyendo la ingle, las manos y los pies.
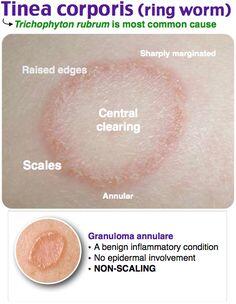
Desde el punto de vista clínico, la tinea corporis suele presentarse como una o más lesiones anulares (en forma de "aro"), con un borde elevado y descamativo y aclaramiento central. Es frecuente el prurito leve o la molestia, y las lesiones pueden expandirse lentamente si no se tratan.
Distribución geográfica de la tinea corporis
La afección tiene distribución mundial, pero es más prevalente en regiones tropicales y subtropicales.
Los ambientes cálidos y húmedos, el hacinamiento y el contacto estrecho con personas o animales infectados pueden facilitar la propagación. Sin embargo, los casos también se observan con frecuencia en climas templados, especialmente en entornos como colegios, guarderías y hogares con mascotas.
Organismos causales
La tinea corporis está causada por E. floccosum y por numerosas especies de Trichophyton y Microsporum. La infección por especies antropófilas, como E. floccosum o T. rubrum, a menudo se debe a la autoinoculación desde otra localización corporal infectada, como los pies. La tinea corporis causada por T. tonsurans se observa a veces en niños con tinea capitis y en sus contactos cercanos.
La tinea corporis suele aparecer tras el contacto con mascotas domésticas o animales de granja infectados, aunque en ocasiones se produce por contacto con mamíferos salvajes o con suelo contaminado. M. canis es una causa frecuente de infección humana, y la infección por T. verrucosum es común en zonas rurales. La tinea corporis es más frecuente en personas con contacto habitual con animales o con el suelo. La transmisión de persona a persona de infecciones por especies geofílicas o zoofílicas es infrecuente.
Distinguir si la infección se debe a una especie antropófila, zoofílica o geofílica puede ayudar a identificar las fuentes probables de exposición y orientar el consejo preventivo para el paciente y sus contactos cercanos.
| Tipo de organismo | Ejemplos mencionados | Patrón típico de exposición |
|---|---|---|
| Dermatofitos antropófilos | E. floccosum, T. rubrum, T. tonsurans | Autoinoculación desde tinea pedis u otras localizaciones corporales; contacto estrecho en el hogar o entre niños con tinea capitis |
| Dermatofitos zoofílicos | M. canis, T. verrucosum | Contacto con mascotas infectadas (p. ej., gatos, perros) o animales de granja; más común en zonas rurales y entre personas que manejan animales de forma habitual |
| Dermatofitos geofílicos | Especies de Microsporum procedentes del suelo | Contacto con suelo contaminado, con frecuencia durante la jardinería o las labores agrícolas; la transmisión de persona a persona es infrecuente |
| Factores del huésped y ambientales | - | El contacto frecuente con animales, el trabajo al aire libre con suelo, el hacinamiento y los traumatismos cutáneos menores aumentan el riesgo de infección |
Investigaciones esenciales y su interpretación
El material para el estudio micológico debe recogerse del borde elevado de la lesión, raspando hacia fuera con un bisturí romo sostenido perpendicularmente a la piel. Si hay vesículas, debe remitirse la totalidad de la superficie superior para su examen.
El examen microscópico directo del material infectado debería mostrar las hifas ramificadas características de una infección por dermatofitos.
El aislamiento del agente etiológico en cultivo permitirá determinar la especie de hongo implicada. Esto aportará información sobre la fuente de la infección y ayudará en la selección del tratamiento adecuado.
En la práctica, la microscopía permite confirmar con rapidez la presencia de un dermatofito, mientras que el cultivo puede tardar más, pero ayuda a distinguir entre especies antropófilas, zoofílicas y geofílicas. Esta distinción puede ser útil al asesorar a los pacientes sobre las fuentes probables y al reconocer posibles brotes.
Tratamiento de la tinea corporis
Las preparaciones antifúngicas tópicas son el tratamiento de elección para las lesiones localizadas. Hay disponibles cuatro imidazoles (clotrimazol, econazol, miconazol y sulconazol) y dos compuestos alilaminas (naftifina y terbinafina) en diversas formulaciones tópicas. Todos ofrecen tasas de curación altas y similares (70-100%), y los efectos adversos son poco frecuentes. Estos fármacos deben aplicarse por la mañana y por la noche durante 2-4 semanas. El tratamiento debe continuarse al menos 1 semana después de la resolución de las lesiones, y la medicación debe aplicarse al menos 3 cm más allá del margen activo de la lesión.
Si las lesiones son extensas o el paciente no responde a las preparaciones tópicas, por lo general está indicada la administración por vía oral. Itraconazol (100 mg/día durante 2 semanas) y terbinafina (250 mg/día durante 2-4 semanas) han demostrado ser más eficaces que griseofulvina (10 mg/kg/día durante 4 semanas).
Además de la farmacoterapia, medidas generales como mantener la piel seca, evitar la ropa oclusiva, no compartir toallas ni material deportivo y examinar a los contactos cercanos o a las mascotas domésticas cuando proceda pueden ayudar a reducir las recurrencias y la transmisión.
| Enfoque | Cuándo se utiliza típicamente | Ejemplos mencionados | Duración según el texto |
|---|---|---|---|
| Terapia tópica con imidazoles | Lesiones localizadas; tratamiento de primera línea | Clotrimazol, econazol, miconazol, sulconazol | Aplicar por la mañana y por la noche durante 2-4 semanas; continuar al menos 1 semana tras la resolución y al menos 3 cm más allá del borde de la lesión |
| Terapia tópica con alilaminas | Lesiones localizadas; opción tópica alternativa | Naftifina, terbinafina | Aplicar por la mañana y por la noche durante 2-4 semanas, con una extensión similar más allá del margen activo |
| Itraconazol oral | Lesiones extensas o fracaso de la terapia tópica | Itraconazol 100 mg/día | 2 semanas |
| Terbinafina oral | Lesiones extensas o fracaso de la terapia tópica | Terbinafina 250 mg/día | 2-4 semanas |
| Griseofulvina oral | Agente sistémico alternativo | Griseofulvina 10 mg/kg/día | 4 semanas |
| Medidas generales | Todos los pacientes, junto con la terapia antifúngica | Mantener la piel seca, evitar compartir toallas y material deportivo, evaluar mascotas y contactos cercanos | Durante todo el tratamiento y para prevenir la reinfección |

















