Condiloma acuminado
Descripción de la condición médica
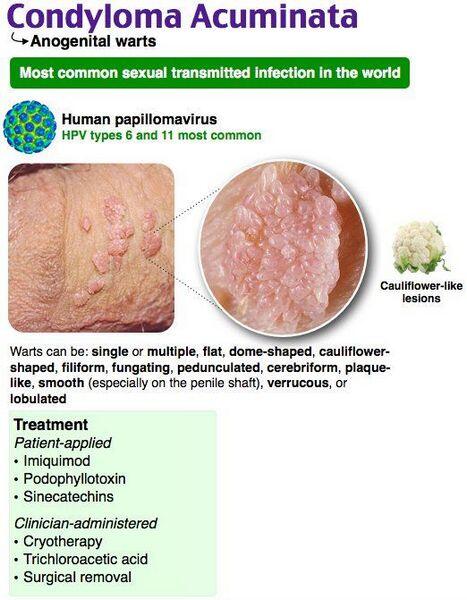
Los condyloma acuminata son verrugas blandas, del color de la piel y de consistencia carnosa causadas por el HPV (virus del papiloma humano). Actualmente existen > 100 tipos conocidos de HPV, y los tipos 6, 11, 16, 18, 31, 33 y 35 se han asociado con condyloma acuminata. La enfermedad es altamente contagiosa y puede presentarse como una lesión única o en grupos, de tamaño pequeño o grande. Puede aparecer en la vagina, el cuello uterino, alrededor de los genitales externos y del recto, en la uretra y en el ano; también puede presentarse como verrugas conjuntivales, nasales, orales y laríngeas y, ocasionalmente, en la garganta. El periodo de incubación puede ser de 1-6 meses.
Sistema(s) afectado(s): Piel/Exocrino, Reproductor
Genética: N/A
Incidencia/Prevalencia en EE. UU.:
- La enfermedad viral de transmisión sexual más común en EE. UU.
- ≥ 1% de la población sexualmente activa en EE. UU. tiene verrugas genitales
- 26% de transmisión tras un solo encuentro
- Un mínimo del 10-20% de las mujeres sexualmente activas puede estar infectado por HPV. Los estudios en hombres sugieren una prevalencia similar.
- 750.000 casos nuevos por año; las tasas están aumentando
- La prevalencia máxima se da entre los 17 y 33 años
- El embarazo y la inmunosupresión favorecen la recurrencia y el aumento del crecimiento de las lesiones
Edad predominante: 15-30 años
Sexo predominante: Hombre = Mujer
Síntomas médicos y signos de la enfermedad
- Tumores blandos y sésiles
- Superficie de lisa a muy rugosa
- Múltiples proyecciones en forma de dedo
- Los condilomas anales suelen ser rugosos y con aspecto de coliflor
- Las lesiones peneanas suelen ser lisas y papulares
- Las lesiones peneanas a menudo se presentan en grupos de tres o cuatro
- Sitios masculinos: frenillo, corona, glande, prepucio, meato, eje, escroto
- Sitios femeninos: labios, clítoris, área periuretral, perineo, vagina, cuello uterino (lesiones planas)
- Prurito
- Irritación
- Sangrado (como resultado de traumatismo)
- Área perianal (ambos sexos)
- Infección por HPV subclínica
- Puede detectarse mediante prueba de Papanicolaou
Muchos pacientes notan crecimientos indoloros o con síntomas leves, que pueden confluir o permanecer discretos. Síntomas como prurito, irritación o sangrado a menudo motivan la evaluación, pero puede existir infección subclínica incluso cuando no hay verrugas visibles.
| Categoría | Ejemplos de la descripción clínica |
|---|---|
| Morfología típica | Lesiones blandas y sésiles con superficie de lisa a muy rugosa; múltiples proyecciones en forma de dedo |
| Apariencia perianal | Los condilomas suelen ser rugosos y con aspecto de coliflor |
| Sitios masculinos comunes | Frenillo, corona, glande, prepucio, meato, eje, escroto |
| Sitios femeninos comunes | Labios, clítoris, área periuretral, perineo, vagina, cuello uterino (lesiones planas) |
| Síntomas | Prurito, irritación, sangrado tras traumatismo |
| Infección subclínica | Puede detectarse mediante citología (Papanicolaou) en ausencia de verrugas evidentes |
¿Qué causa la enfermedad?
Papilomavirus humanos. Son moléculas circulares de ADN bicatenario. Existen más de 70 subtipos de HPV. La causa de las verrugas venéreas comunes son los tipos 6 y 11. La displasia cervical y el carcinoma in situ probablemente están causados por los tipos 16, 18, 31, 33 y 35.
Factores de riesgo
- Adulto joven
- Sexualmente activo
- No uso de preservativos
- Posible infección subclínica
- Edad temprana de inicio de la actividad sexual
- Tabaquismo
- Mala higiene
- Embarazo
- Caucásico
- Antecedentes de verrugas genitales
El riesgo aumenta con el inicio temprano de la actividad sexual, múltiples parejas y otras infecciones de transmisión sexual. El tabaquismo y la inmunosupresión pueden deteriorar aún más las defensas locales y favorecer la persistencia de la infección por HPV.
Diagnóstico de la enfermedad
Diagnóstico diferencial
- Condyloma lata (verrugas planas de la sífilis)
- Líquen plano
- Glándulas sebáceas normales
- Queratosis seborreica
- Molluscum contagiosum
- Querátomas
- Sarna
- Enfermedad de Crohn
- Acrocordones (etiquetas cutáneas)
- Nevo melanocítico
- Neoplasia intraepitelial vulvar
- Tumor de Buschke-Lowenstein
Dado que muchas lesiones benignas y premalignas pueden simular condyloma acuminata, es importante realizar un examen cuidadoso y, cuando esté indicado, una biopsia para un diagnóstico preciso.
Laboratorio
Prueba serológica de sífilis: negativa
Fármacos que pueden alterar los resultados de laboratorio: N/A
Trastornos que pueden alterar los resultados de laboratorio: N/A
Hallazgos patológicos
- Posible displasia cervical en mujeres
- Benigno
- Capa basal bien organizada
- Infiltración subyacente de linfocitos
- Células plasmáticas
- Cambios epiteliales hiperplásicos
- Membrana basal intacta
- A veces, difícil de diferenciar del carcinoma escamoso
Pruebas especiales
Blanqueamiento con ácido acético: las lesiones subclínicas pueden visualizarse envolviendo el pene con una gasa empapada en ácido acético al 5% durante 5 minutos. Con una lente manual de diez aumentos o un colposcopio, las verrugas aparecen como pequeñas pápulas blancas. Un aspecto blanco brillante de la piel representa focos de hiperplasia epitelial (infección subclínica). No es altamente específica; tiene un bajo valor predictivo positivo.
Procedimientos diagnósticos
- Biopsia con técnicas de identificación altamente especializadas (no clínicamente útiles). La detección de ADN de HPV se realiza por PCR en tejido de biopsia.
- Colposcopia, anstroscopía, anoscopia, citología (Papanicolaou)
- La uretroroscopia puede ser necesaria para visualizar lesiones intrauretrales
Tratamiento (Terapia médica)
Atención sanitaria apropiada
Ambulatoria
Medidas generales
- Pueden resolverse por sí solas
- El tratamiento se determina por la localización y el tamaño de las verrugas
- Las verrugas pequeñas pueden tratarse con aplicaciones tópicas
- Crioterapia
- Cambiar la terapia si no hay mejoría tras 3 tratamientos, si no hay aclaramiento completo tras 6 tratamientos o si la terapia excede las recomendaciones del fabricante
- Cribado y asesoramiento apropiados de las parejas
El manejo se individualiza y, a menudo, requiere visitas repetidas. El asesoramiento sobre la naturaleza crónica y recurrente de la infección por HPV ayuda a establecer expectativas realistas.
Medidas quirúrgicas
- Las verrugas grandes requieren tratamiento con láser o electrocoagulación
- Escisión quirúrgica para verrugas grandes
- Las lesiones intrauretrales, externas (peneanas y perianales), anales y orales pueden tratarse con láser de CO2 de fulguración. Las lesiones orales o externas peneanas/perianales también pueden tratarse con electrocauterio o cirugía.
Actividad
Sin restricciones
Dieta
No requiere dieta especial
Educación del paciente
- Explicar las medidas preventivas y la naturaleza crónica de la infección
- Número de folletos sobre HPV, prevención de ITS, uso del preservativo
- Enfatizar la necesidad de que las mujeres se realicen citologías de forma regular
Una comunicación clara sobre la transmisión, el uso del preservativo, la vacunación y la importancia del seguimiento es esencial para el manejo a largo plazo.
Medicamentos (Fármacos, Medicamentos)
Fármaco(s) de elección
- Imiquimod (Aldara) crema al 5%: aplicar por la noche 3 veces por semana hasta que las verrugas desaparezcan, durante un máximo de 16 semanas
- Crioterapia: se aplica nitrógeno líquido a las verrugas en ráfagas de 5-10 segundos. Normalmente requiere 2-3 sesiones semanales.
- Podofilino en tintura de benjuí: aplicar directamente sobre las verrugas. Dejar actuar 1-4 horas y, después, lavar. Repetir el tratamiento cada 7 días hasta su resolución (procedimiento en consulta) O
- Podofilotoxina (Condylox): para verrugas externas. Aplicar sobre las verrugas externas cada 12 horas (dejando secar) durante 3 días consecutivos. Puede repetirse tras 4 días (aplicación domiciliaria).
- Ácido tricloroacético: 25-85%. Aplicar solo sobre las verrugas. Usar polvo/talco para retirar el ácido no reaccionado. Repetir en consulta a intervalos semanales.
- Gel tópico de cidofovir: en evaluación en ensayos; aplicar una vez al día durante 5 días cada dos semanas, hasta un máximo de 6 ciclos
- Se ha demostrado que el interferón intralesional es eficaz en casos refractarios y debe reservarse para estos casos
La elección de la terapia depende del tamaño de la lesión, el número, la localización, la preferencia del paciente, el estado de embarazo, el coste y la experiencia del proveedor. Puede ser necesaria más de una modalidad de tratamiento a lo largo del tiempo.
| Enfoque | Ejemplos de la lista de regímenes | Entorno típico o notas |
|---|---|---|
| Terapia tópica aplicada por el paciente | Crema de imiquimod; podofilotoxina (Condylox) para verrugas externas | Usado en casa siguiendo las instrucciones; requiere adherencia durante semanas |
| Terapia destructiva aplicada por el proveedor | Crioterapia con nitrógeno líquido; ácido tricloroacético | Realizado en consulta; a menudo se repite a intervalos semanales o periódicos |
| Terapia citotóxica tópica aplicada por el proveedor | Podofilino en tintura de benjuí | Aplicado en áreas limitadas; lavado tras unas horas |
| Terapia adyuvante o para casos refractarios | Gel tópico de cidofovir (ensayos); interferón intralesional | Considerado para lesiones resistentes; usado bajo guía de un especialista |
Contraindicaciones:
- Podofilino: no usar durante el embarazo ni en verrugas orales, cervicales, uretrales o perianales. Puede usarse en un pequeño número de verrugas vaginales con secado cuidadoso tras la aplicación.
- Crioterapia: crioglobulinemia
Precauciones:
- Podofilino: para minimizar reacciones locales y sistémicas, lavar las áreas tratadas 1-4 horas después de la aplicación y usar ungüentos para proteger la piel circundante del contacto con podofilino
- Crioterapia: ninguna
- Electrocauterio: no usar en pacientes con marcapasos
Interacciones importantes posibles: N/A
Fármacos alternativos
- Externo (peneano y perianal)
- Podofilino
- Podofilotoxina (Condylox): autotratamiento
- Interferón intralesional
- Pequeño estudio del uso tópico de BCG para lesiones peneanas
- Meato uretral
- Podofilino
- Fluorouracilo tópico
- Anal
- Ácido tricloroacético (TCA): aplicar semanalmente
- Fluorouracilo tópico
- Oral
- El ácido tricloroacético es ideal para lesiones aisladas en mujeres embarazadas
- Cimetidina oral 30-40 mg/kg dividido en tres tomas al día durante 3 meses en niños con condiloma genital y perigenital. Usado como terapia primaria y adyuvante.
Seguimiento del paciente
- Cada 2 semanas durante el tratamiento hasta que desaparezcan
- Citología (Papanicolaou) cada 1 año por período indefinido
- Biopsia para verrugas persistentes
- Monitorizar a las parejas sexuales
- El tratamiento no disminuye la infectividad
El seguimiento continuo es esencial porque las recurrencias son comunes y la infección puede persistir incluso después de que las verrugas visibles desaparezcan.
Prevención / Evitación
- Uso de preservativos por parte de las parejas sexuales masculinas de individuos que han sido tratados por infección por HPV
- Uso de preservativos por hombres infectados (los efectos preventivos no están adecuadamente evaluados; el 40% de los hombres infectados tienen verrugas en el escroto)
- Abstinencia por parte de las mujeres hasta que se complete el tratamiento
- La circuncisión puede prevenir la recurrencia en algunos hombres
- Vacuna contra el HPV: ensayo de fase II en curso, resultados alentadores
Posibles complicaciones
- Displasia cervical
- Cambio maligno: la progresión a cáncer ocurre rara vez, si acaso
- Obstrucción uretral masculina
- La prevalencia de displasia de alto grado (HGD) y cáncer en el canal anal es mayor en pacientes VIH-positivos que en VIH-negativos, probablemente debido a la actividad del HPV
Curso esperado / Pronóstico
- Las verrugas desaparecen con tratamiento o regresan espontáneamente
- Recurrencias: frecuentes y pueden requerir tratamientos repetidos
- Algunos estudios identificaron 3 factores de riesgo independientes para la recaída de condyloma: VIH positivo, sexo masculino y células de Langerhans (LCs/mm de tejido anal: 15 vs. 30)
- Sin tratamiento: pueden permanecer estables, empeorar o resolverse completamente
- La infección asintomática persiste indefinidamente
El pronóstico a largo plazo depende del estado inmunitario, de las infecciones coexistentes y de la adherencia a las recomendaciones de seguimiento y cribado, especialmente para la displasia cervical y anal.
Miscelánea
Condiciones asociadas
- El 90% del cáncer cervical contiene evidencia de infección por HPV
- Gonorrea
- Sífilis
- SIDA
- Chlamydia
- Otras enfermedades de transmisión sexual
Factores relacionados con la edad
Adultos jóvenes, lactantes y niños
Pediatría: Considerar abuso sexual si se observa en niños;
aunque puede adquirirse por otros medios (p. ej., transferencia desde una verruga en la mano de un niño)
Geriatría: N/A
Otros:
- Las verrugas venéreas están aumentando en una población cada vez más joven. Un estudio reciente de 487 estudiantes universitarias mostró una tasa de infección del 48%.
- Aumento del tamaño y del número en estados inmunocomprometidos
Embarazo
- Las verrugas a menudo crecen más en el embarazo y regresan espontáneamente tras el parto. Usar crioterapia.
- El virus no atraviesa la placenta. El tratamiento durante el embarazo es algo controvertido. La cesárea no está indicada.
- El HPV puede transmitirse al recién nacido en el momento del parto y causar papilomas laríngeos, una condición rara y potencialmente mortal
Sinónimos
- Verrugas genitales
- Verrugas venéreas
- Papilloma acuminatum
Clasificación Internacional de Enfermedades
078.11 Condyloma acuminata

















