Celulitis
Descripción de la afección médica
Infección aguda y extensa de la dermis y del tejido subcutáneo. Se reconocen varias entidades:
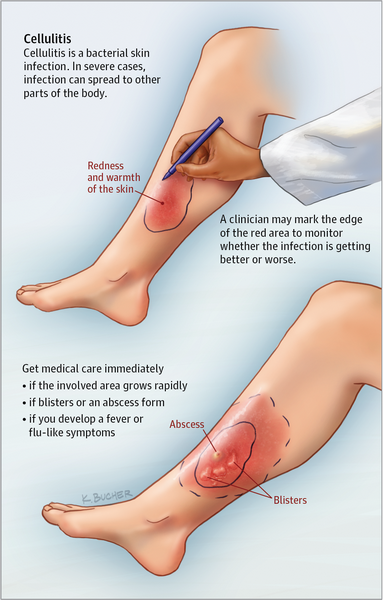
- Celulitis de las extremidades: se caracteriza por una placa eritematosa, hinchada, sensible o dolorosa, en expansión, con un borde impreciso que puede abarcar una zona extensa.
- Celulitis recurrente de la pierna tras venectomía safena: los pacientes presentan un inicio agudo de tumefacción y eritema en las piernas que aparece meses o años después de una cirugía de bypass coronario (cirugía que utiliza venas de las extremidades inferiores para injertos de bypass).
- Celulitis disecante del cuero cabelludo: nódulos dérmicos y subcutáneos recurrentes, dolorosos y fluctuantes.
- Celulitis facial en adultos: episodio infrecuente. Los pacientes suelen desarrollar faringitis, seguida de fiebre alta, tumefacción cervical anterior de progresión rápida, sensibilidad y eritema asociados a disfagia.
- Celulitis facial en niños: potencialmente grave. La tumefacción y el eritema de la mejilla se desarrollan rápidamente, por lo general de forma unilateral.
- Celulitis perianal: eritema perianal intenso que se extiende desde el margen anal aproximadamente 1 pulgada (2 a 3 cm) hacia la piel perianal circundante.
- Celulitis por Pseudomonas: puede ser un fenómeno localizado o presentarse durante una septicemia por Pseudomonas.
| Tipo | Localización típica | Características clínicas clave |
|---|---|---|
| Celulitis de las extremidades | Brazos y piernas | Placa eritematosa, hinchada, sensible o dolorosa en expansión, con bordes mal definidos |
| Celulitis recurrente de la pierna tras venectomía safena | Extremidad inferior en el sitio de extracción de la vena | Tumefacción y eritema agudos meses o años después de la cirugía de bypass coronario |
| Celulitis disecante del cuero cabelludo | Cuero cabelludo | Nódulos dolorosos recurrentes con drenaje purulento y abscesos interconectados |
| Celulitis facial en adultos | Cara y cuello anterior | Faringitis seguida de fiebre alta, tumefacción cervical de progresión rápida, sensibilidad y eritema |
| Celulitis facial en niños | Mejilla, por lo general en un lado | Tumefacción y eritema faciales unilaterales de desarrollo rápido |
| Celulitis perianal | Piel perianal | Eritema intenso que se extiende hacia fuera desde el margen anal con dolor y prurito |
| Celulitis por Pseudomonas | Variable | Infección cutánea localizada o manifestación de septicemia por Pseudomonas |

Sistema(s) afectado(s): Piel/Exocrino
Genética: No se conoce un patrón genético
Incidencia/Prevalencia en EE. UU.: Desconocida
Edad predominante:
- Celulitis perianal: principalmente en niños
- Celulitis facial: en adultos, por lo general mayores de 50 años. En niños, entre los 6 meses y los 3 años.
Sexo predominante: Varón = Mujer (la celulitis perianal es más frecuente en niños)
Síntomas y signos médicos de la enfermedad
General
- Sensibilidad local
- Dolor
- Eritema
- Malestar general
- Fiebre y escalofríos
- El área afectada está roja, caliente e hinchada
- Los bordes del área no están elevados ni bien delimitados
- La linfadenopatía regional es frecuente
Celulitis recurrente
- Igual que lo anterior
- Edema
- Fiebre alta, escalofríos y toxicidad
Los episodios recurrentes pueden reflejar factores de riesgo subyacentes, como cirugía previa, linfedema o deterioro cutáneo crónico, y justifican una evaluación cuidadosa para identificar desencadenantes modificables.
Celulitis disecante del cuero cabelludo
- Drenaje purulento de abscesos interconectados y tunelizados
Celulitis facial en adultos
- Malestar general
- Anorexia
- Vómitos
- Prurito
- Ardor
- Disfagia
- Tumefacción cervical anterior
Celulitis facial en niños
- Irritabilidad
- Síntomas de infección de las vías respiratorias superiores
Celulitis perianal
- Eritema perianal intenso
- Dolor al defecar
- Heces con estrías de sangre
- Prurito perianal
¿Qué causa la enfermedad?
Por localización
- Celulitis de las extremidades: Streptococcus del grupo A, Staphylococcus aureus
- Celulitis recurrente de la pierna: estreptococos betahemolíticos no pertenecientes al grupo A (grupos C, G, B)
- Celulitis disecante del cuero cabelludo: Staphylococcus aureus
- Celulitis facial en adultos: H. influenzae tipo B
- Celulitis facial en niños: H. influenzae tipo B; en mayores de 3 años, si existe una puerta de entrada:
- etiología estafilocócica y estreptocócica
- Celulitis necrosante sinérgica: flora mixta aerobio-anaerobia
- Uso de drogas por vía intravenosa: Staphylococcus aureus; estreptococos, Enterobacteriaceae, Pseudomonas y hongos
- Celulitis necrosante sinérgica: flora mixta aerobio-anaerobia
Enfermedades específicas
- Diabetes mellitus: Staphylococcus aureus.
Estreptococos, Enterobacteriaceae y anaerobios
- Mordeduras humanas: Eikenella corrodens
- Mordeduras de animales (gato y perro): estafilococos, Pasteurella multocida
Grupos de pacientes
Neonatos: Streptococcus del grupo B; inmunodeprimidos
- Bacterias (Serratia, Proteus y otras Enterobacteriaceae)
- Hongos (Cryptococcus neoformans)
- Micobacterias atípicas
- Niños con síndrome nefrótico: E. coli
- Exposiciones ambientales y ocupacionales
- Erysipelothrix rhusiopathiae
Especies de Vibrio
- Aeromonas hydrophila
Causas raras
- Anaerobios
- Clostridium perfringens (celulitis formadora de gas)
- Tuberculosis
- Goma sifilítica
- Fúngicas: mucormicosis, aspergilosis
Factores de riesgo
General
- Traumatismo previo (laceración, punción, mordedura humana o animal)
- Lesión cutánea subyacente (forúnculo, úlcera)
- Herida quirúrgica
- Celulitis recurrente
- Posbypass coronario en pacientes a los que se les han extirpado las venas safenas
- Linfedema de extremidad inferior secundario a (a) cirugía pélvica radical (b) radioterapia (c) afectación neoplásica de los ganglios linfáticos pélvicos
- Mastectomía
- Diabetes mellitus
- Uso de drogas por vía intravenosa
- Huésped inmunodeprimido
- Quemaduras
- Factores ambientales y ocupacionales
| Categoría de factor de riesgo | Ejemplos | Medidas de apoyo |
|---|---|---|
| Alteración de la barrera cutánea | Traumatismo, laceraciones, heridas por punción, úlceras, quemaduras, heridas quirúrgicas | Limpieza rápida, cuidado de la herida y vigilancia de enrojecimiento, calor o hinchazón |
| Edema y drenaje linfático alterado | Linfedema de extremidad inferior, cambios posmastectomía | Compresión según indicación, elevación de las piernas e hidratación cutánea para reducir las grietas |
| Enfermedades sistémicas | Diabetes mellitus, estados de inmunodepresión, síndrome nefrótico | Control cuidadoso de la glucemia y de la enfermedad, y evaluación precoz de cualquier infección cutánea |
| Riesgos ambientales y de exposición | Exposiciones ocupacionales, contacto con agua dulce o salada con discontinuidades cutáneas, mordeduras humanas o animales | Evitar aguas contaminadas con heridas abiertas y solicitar atención rápidamente tras mordeduras |
| Celulitis recurrente | Antecedentes de episodios previos | Atención a estrategias de prevención y discusión de la profilaxis con un profesional sanitario |
Diagnóstico de la enfermedad
Diagnóstico diferencial
Celulitis perianal o intertrigo por Candida
- Psoriasis
- Infección por oxiuros
- Enfermedad inflamatoria intestinal
- Problema de conducta
- Maltrato infantil
Otros
- Gota aguda
- Fascitis/miositis
- Aneurisma micótico
- Rotura de quiste de Baker
- Tromboflebitis
- Osteomielitis o panadizo herpético
- Difteria cutánea
- Pseudogota
Laboratorio
- Aspirados del punto de máxima inflamación. Presentan una tasa de cultivo positivo del 45%, en comparación con un 5% en el cultivo del borde de avance.
- Hemocultivos: se aíslan patógenos potenciales en el 25% de los pacientes
- Leucocitosis leve con desviación a la izquierda
- Velocidad de sedimentación ligeramente elevada
- Hemograma (CBC)
Fármacos que pueden alterar los resultados de laboratorio: La antibioterapia previa puede alterar los resultados.
Trastornos que pueden alterar los resultados de laboratorio: N/A
Los hallazgos de laboratorio respaldan el diagnóstico y ayudan a identificar el microorganismo causal, pero el cuadro clínico y la progresión de los hallazgos cutáneos siguen siendo fundamentales para el manejo.
Hallazgos anatomopatológicos
La biopsia cutánea muestra una marcada infiltración de la dermis por eosinófilos y cambios inflamatorios.
Pruebas especiales
- Las pruebas serológicas seriadas con antistreptolisina O, anti-desoxirribonucleasa B y anti-hialuronidasa pueden tener éxito en el diagnóstico de la celulitis causada por estreptococos hemolíticos de los grupos A, C o G.
- Drenaje de seno y cultivo del aspirado
Diagnóstico por imagen
Celulitis formadora de gas
- Las radiografías simples muestran burbujas de gas en el tejido blando
- La TC muestra gas y mionecrosis
Procedimientos diagnósticos
- Biopsia cutánea
- Debe considerarse la punción lumbar en todos los niños con celulitis por H. influenzae tipo B
Las decisiones sobre los procedimientos diagnósticos, incluida la punción lumbar, deben tomarse por el clínico tratante en función de la edad, los síntomas y el riesgo global de enfermedad invasiva.
Tratamiento (terapia médica)
Atención sanitaria adecuada
Atención ambulatoria en casos leves y hospitalización en infecciones graves.
La elección entre atención ambulatoria y hospitalaria depende de la extensión de la infección, los síntomas sistémicos, las comorbilidades y la capacidad del paciente para adherirse al tratamiento y al seguimiento.
Medidas generales
- Puede ser necesaria la inmovilización y la elevación de la extremidad afectada para reducir la tumefacción en la celulitis por H. influenzae tipo B
- Apósitos de suero salino estéril para disminuir el dolor local
- Calor húmedo para localizar la infección
- Compresas frías de acetato de aluminio (solución de Burow) para aliviar el dolor
Medidas quirúrgicas
- Desbridamiento para colecciones gaseosas/purulentas
- En la celulitis de cabeza o cuello, puede ser necesaria la intubación o la traqueotomía
- Infecciones de la mano: incisión amplia tipo "filleting" en la celulitis necrosante
Actividad
Deambulación en infección leve; reposo en cama en infección grave
Dieta
Dieta normal
Educación del paciente
- Buena higiene cutánea
- Evitar traumatismos cutáneos
- Comunicar al médico los cambios cutáneos iniciales
Se debe aconsejar a los pacientes que completen el ciclo completo de antibióticos según lo prescrito, acudan a las visitas de seguimiento y soliciten atención de forma inmediata si el enrojecimiento, el dolor, la fiebre o los síntomas sistémicos empeoran pese al tratamiento.
Medicaciones (fármacos, medicamentos)
Fármaco(s) de elección
Tratar durante 10-30 días. Siempre que sea posible, se guiará por los resultados del cultivo.
- Etiología estreptocócica sospechada, leve y temprana: penicilina G acuosa, 600,000 U, seguida de penicilina procaína IM a 600,000 U cada 8-12 h
- Infección estafilocócica o sin indicios de etiología: penicilina resistente a penicilinasa (p. ej., oxacilina 0,5-1,0 g po cada 6 h)
- Infección grave: penicilina resistente a penicilinasa (p. ej., nafcillin 1,0-1,5 g IV cada 4 h)
- Bacilo gramnegativo como posible etiología: aminoglucósido (gentamicina) más una penicilina semisintética
- Celulitis de progresión rápida tras una lesión en agua dulce: penicilina resistente a penicilinasa más gentamicina o cloranfenicol
- Mordeduras humanas: amoxicilina-ácido clavulánico (Augmentin)
- Mordeduras de animales (celulitis en el sitio safeno): penicilina o nafcillin, en dosis altas, IV durante 7 días antes de cambiar a tratamiento oral
- Celulitis facial en adultos y niños: (H. influenzae tipo B) cefotaxime IV
- Celulitis formadora de gas: penicilina G acuosa 10-20 million U/día IV
- Diabetes mellitus: cefoxitin o, si hay toxicidad, clindamicina y gentamicina
- Abuso de drogas por vía intravenosa: vancomicina y gentamicina
- Huéspedes comprometidos: clindamicina y gentamicina
- Pacientes con quemaduras: vancomicina y gentamicina
Contraindicaciones: Alergia al antibiótico
Precauciones: Insuficiencia renal, insuficiencia de otros órganos
Interacciones significativas posibles: Consulte la literatura del fabricante
La selección y la duración del antibiótico deben individualizarse por un profesional sanitario, teniendo en cuenta los patrones locales de resistencia, la función orgánica, la medicación concomitante y cualquier antecedente de alergia a fármacos.
Fármacos alternativos
Infección leve
- Alergia a la penicilina: eritromicina, 500 mg po cada 6 h
Infección grave
- Vancomicina 1,0-1,5 g/día IV
- Mordedura humana y mordeduras de animales: cefoxitin IV
Celulitis formadora de gas
- Metronidazol 500 mg IV cada 6 h
- Clindamicina 600 mg IV cada 8 h
Fluoroquinolones (adultos)
Las fluoroquinolonas, por lo general, se reservan para adultos y deben ser prescritas y monitorizadas por un clínico familiarizado con sus indicaciones, efectos adversos e interacciones farmacológicas potenciales.
Monitorización del paciente
- Un hemocultivo al final del tratamiento para asegurar la curación
- Repetir el cultivo de aspirado por punción con aguja
- Repetir el hemograma si el paciente estaba tóxico
- Repetir la punción lumbar en caso de meningitis
Prevención / evitación
- El tratamiento de la tiña pedis con un antifúngico (como clotrimazol) evitará la celulitis recurrente de las piernas en pacientes que han tenido bypass coronario
- Evitar traumatismos
- Evitar nadar en agua dulce o salada en presencia de abrasión cutánea
- Evitar mordeduras humanas o de animales
- Medias de soporte en edema periférico
- Buena higiene cutánea
- Para celulitis recurrente: penicilina G profiláctica (250-500 mg po dos veces al día)
- Celulitis por H. influenzae: profilaxis con rifampin para toda la familia del caso índice o en el aula de guardería en la que haya uno o dos niños expuestos. Dosis: 20 mg/kg/día (máximo: 600 mg/día) durante 4 días.
Las estrategias preventivas se centran en proteger la barrera cutánea, tratar de forma rápida infecciones menores como la tiña pedis y considerar regímenes profilácticos en pacientes cuidadosamente seleccionados bajo la orientación de un especialista.
Posibles complicaciones
- Bacteriemia
- Abscesos locales
- Superinfección por microorganismos gramnegativos
- Linfangitis, especialmente en la celulitis recurrente
- Tromboflebitis de las extremidades inferiores en pacientes de edad avanzada
- Celulitis disecante del cuero cabelludo: cicatrización; alopecia
- Celulitis facial en niños: meningitis en el 8% de los pacientes
- Celulitis formadora de gas: gangrena; amputación; mortalidad del 25%
Evolución esperada / pronóstico
Con un tratamiento antibiótico adecuado, el pronóstico es bueno.
El reconocimiento y el tratamiento precoces ayudan a reducir el riesgo de complicaciones. Los pacientes deben buscar atención médica urgente si aparece o empeora fiebre, enrojecimiento de rápida extensión, dolor intenso o síntomas sistémicos.
Miscelánea
Afecciones asociadas
Celulitis facial en niños
- Infección de las vías respiratorias superiores
- Otitis media unilateral o bilateral en el 68% de los pacientes
- Meningitis en el 8% de los pacientes
Celulitis perianal
- La faringitis puede preceder a la infección
Seno frontal en el adulto o endocarditis bacteriana subaguda
- Escarlatina
- Vaccinia
- Herpes simple
- Herpes zóster
Factores relacionados con la edad
Pediátrico: N/A
Geriátrico: En la celulitis de las extremidades inferiores, los pacientes son más propensos a desarrollar tromboflebitis.
Embarazo
N/A
Clasificación Internacional de Enfermedades
682.9 Celulitis y absceso en sitio no especificado

















